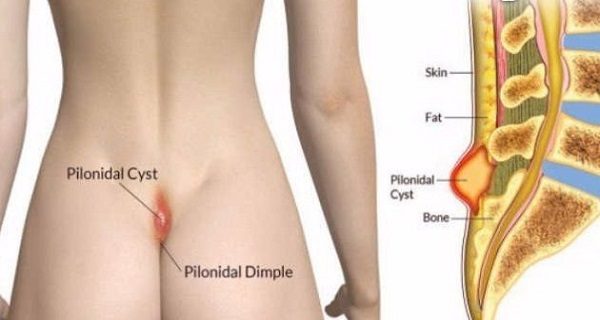
Иссечение эпителиального копчикового хода (ЭКХ) – это хирургическая манипуляция, предполагающая удаление канала, участка кожного покрова, подкожно-жировой клетчатки с первичными отверстиями. Нерезецированная своевременно киста перерождается в плоскоклеточный рак на фоне хронически протекающего локального воспалительного процесса.
Показания
Содержание
Лечение заболевания – только хирургическое. Консервативная терапия отдаляет сроки оперативного вмешательства и приводит к развитию осложнений: инфицирование окружающих тканей (флегмона), самопроизвольное вскрытие с прорывом гноя в прямую кишку или малый таз, остеомиелит (поражение костных структур копчика и крестца), сепсис. Абсцесс (ограниченное гнойное расплавление кисты) увеличивается в размер, прорываясь наружу (свищ) и формируя вторичные отверстия.
Хирургическое лечение назначают вне зависимости от стадии, острая или хроническая, и выраженности патологических изменений. Проводят одно- или двухэтапное оперативное вмешательство. При воспалении назначают курс антибиотикотерапии, противовоспалительные препараты, ежедневные перевязки, вскрывают и дренируют абсцесс. Устранив острую симптоматику, назначают дату хирургического лечения.
Противопоказания
В резекции ЭКХ могут отказать в следующих клинических ситуациях:
- некоррегированный сахарный диабет, гликемия >10 ммоль/л (риск наслоения вторичной микрофлоры);
- тяжелая сопутствующая патология (сердечно-сосудистая, дыхательная недостаточность, ограничение дезинтоксикационной и выделительной функции печени и почек);
- нарушения гемостаза (повышенная кровоточивость, склонность к тромбообразованию);
- активный туберкулез (выделение микобактерий с мокротой, биологическими жидкостями);
- новообразования таза с прорастанием в околокрестцовую область;
- злокачественная артериальная гипертензия (АД >180/100 мм.рт.ст. на фоне приема >3 лекарственных препаратов, риск интра- и послеоперационного инфаркта миокарда, головного мозга);
- острые инфекционные заболевания.
Абсолютные ограничения к хирургическому лечению устанавливают терапевт и анестезиолог-реаниматолог после консультации.
Подготовка
Перед оперативным вмешательством пациент проходит комплекс обследований:
- Общий анализ крови и мочи;
- Биохимический анализ крови (общий белок, альбумины, мочевина, креатинин, билирубин, АлАТ, АсАТ, натрий, калий, хлор);
- Коагулограмма (АЧТВ, ПВ, фибриноген, МНО);
- Группа крови по системе ABO;
- Пальцевое исследование прямой кишки (исключение воспалительно-гнойных изменений параректальной области, опухолей, поражения костных структур);
- Электрокардиограмма (ЭКГ);
- Рентгенография ОГК;
- Консультация врача-проктолога;
- Аноскопия;
- Ректороманоскопия;
- Гинеколог (женщинам);
- Фистулография (показание – рецидивирующие абсцессы).
По показаниям список дополняют УЗИ органов брюшной полости и забрюшинного пространства, КТ и МРТ ОБП. Окрашивая ходы метиленовым синим, уточняют распространенность патологических изменений.
Очистительная клизма – накануне и в день оперативного вмешательства. Локально удаляют волосы.
Ход процедуры
Положение пациента – на левом боку или на животе (пациент приподнимает таз, опускает и разводит ноги).
Общий порядок действий:
- Врач вводит свищевой зонд.
- Вскрывает эпителиальный ход и прокрашенные ткани.
- Удаляет патологические участки с окружающими здоровыми тканями (кожный покров и подкожно-жировая клетчатка).
- Обеспечивает гемостаз (коагуляция или прошивание кровеносных сосудов).
- Промывает рану антисептическими растворами.
Техники хирургического лечения:
- С глухим ушиванием раны по средней линии. Показания: минимальная выраженность воспаления, отсутствуют инфильтраты, далекое расположение ходов от анального отверстия.
- С частичным ушиванием раны.
- Без ушивания раны. Низкий риск рецидива заболевания. Долгий период реабилитации (до 1 года).
- С переносом лоскута кожи. Сложная операция с применением методик пластической хирургии. Показание – обширные раны и недостаток тканей.
Время манипуляции – 20-120 минут. Зависит от тяжести и распространенности патологических изменений, общего состояния пациента, сопутствующих заболеваний.
Метод обезболивания – наркоз или спинально-эпидуральная анестезия. В нашей клинике мы отдаем предпочтение регионарным методикам: интратекальное введение лекарственных средств для достижения быстрого эффекта, титрование комбинации препаратов в эпидуральное пространство под контролем показателей гемодинамики и самочувствия пациента. Преимущества: безболезненное оперативное вмешательство, контакт с клиентом, профилактика интра- и послеоперационных осложнений (застойная пневмония, тромбоэмболии), ранняя активизация.
Реабилитационный период
- Пациент на 1 сутки переводится в отделение интенсивной терапии под динамическое наблюдение.
- Антибиотикотерапия препаратами широкого спектра действия – 5-7 дней. Физиотерапевтические процедуры (УФ-облучение, УВЧ, микроволновая терапия) до 2 недель
- На 1 сутки запрещены вставания с постели. Ходить разрешается со 2 суток, садиться только через неделю.
- Дренаж – 1-2 дня промывают, на 3 сутки удаляют. Снятие швов – через 10-14 дней.
- Заживление раны – за 1 месяц.
- Трудоспособность восстанавливается за 10-20 дней.
Рекомендации:
- соблюдение правил гигиены;
- ванночки с антисептическими растворами (настой ромашки, фурацилин, марганцовка) до 2-3 недель;
- физические упражнения, подъем тяжести разрешены через 1-2 месяца;
- активный образ жизни после заживления раны;
- болевой синдром купируют приемом НПВС (нестероидные противовоспалительные средства);
- посещение врача-проктолога или хирурга – 1 раз в 1-2 месяца;
- носить свободное нижнее белье;
- до полугода локальное удаление волос 1 раз в 2-3 недели;
- диета разрабатывается лечащим врачом.
Перед выпиской лечащий врач подробно расскажет о реабилитационном периоде.
Сроки восстановления – 1-2 месяца. Стоимость 18 000 грн

Истории лечения геморроя
История Анастасии
История Татьяны
История Лены
Отзывы и вопросы пациентов